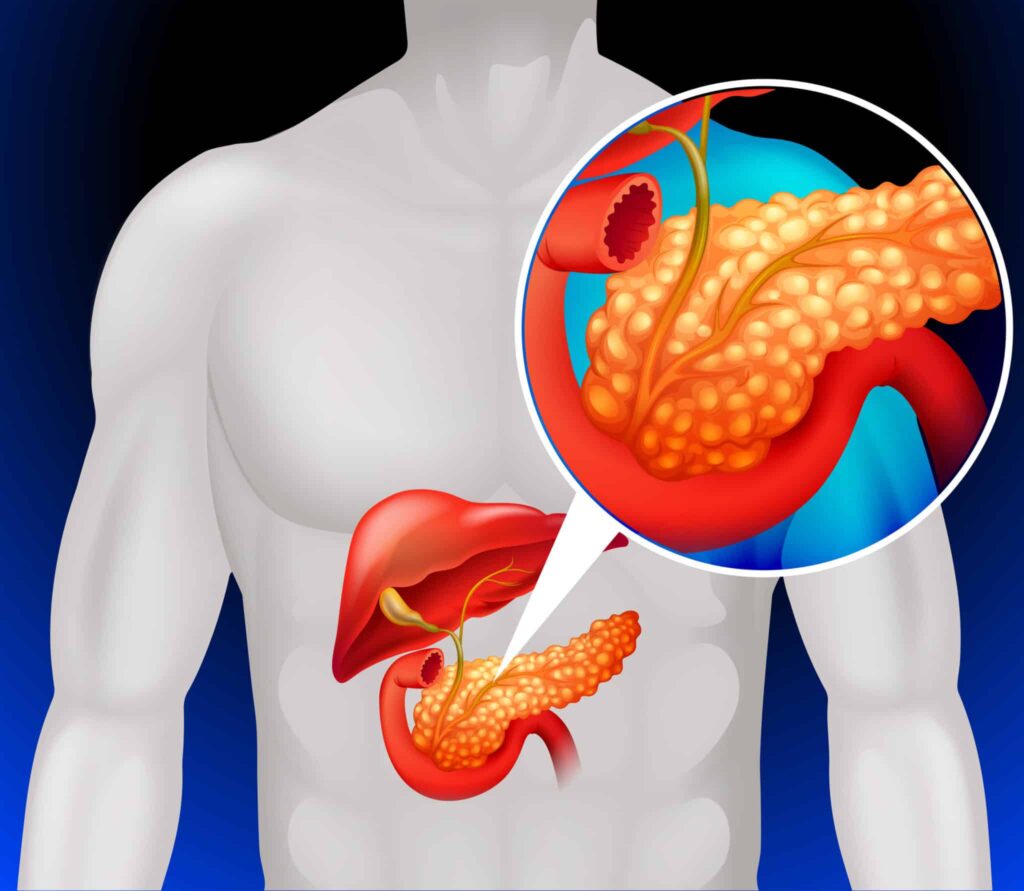
O diabetes tipo 3c é uma forma secundária da doença causada por alterações no pâncreas exócrino. A condição está relacionada a quadros como pancreatite crônica, câncer de pâncreas, fibrose cística e outras doenças que comprometem a estrutura e a função pancreática.
Apesar de pouco reconhecido na prática clínica, o diabetes tipo 3c representa uma parcela relevante dos casos frequentemente classificados como tipo 2. De acordo com estudo da American Diabetes Association (ADA), publicado no World Journal of Diabetes (2017), estima que cerca de 9% dos pacientes com histórico de doenças pancreáticas crônicas apresentam sinais característicos do tipo 3c.
A ausência de diagnóstico correto pode levar ao uso inadequado de medicamentos, aumento do risco de complicações e impacto negativo na qualidade de vida. Identificar a causa subjacente da hiperglicemia é necessário para um manejo mais eficaz.
O que é o diabetes tipo 3c? 🔍
O diabetes tipo 3c, também conhecido como diabetes pancreatogênico, é uma forma de diabetes secundária a doenças do pâncreas exócrino. Ele surge quando há dano estrutural ao pâncreas, comprometendo não só a produção de insulina (função endócrina), mas também a secreção de enzimas digestivas (função exócrina).
As principais causas incluem:
- Pancreatite crônica
- Câncer de pâncreas
- Trauma abdominal
- Ressecções pancreáticas
- Fibrose cística e doenças genéticas raras
Esse subtipo não envolve autoimunidade, como o tipo 1, nem decorre de resistência à insulina, como no tipo 2. O dano ao tecido pancreático compromete as células beta, responsáveis pela produção de insulina, e frequentemente resulta em deficiência enzimática digestiva.
A ADA classifica o tipo 3c dentro das “outras causas específicas” de diabetes, reforçando a necessidade de diferenciar esse subtipo na avaliação clínica. A Sociedade Brasileira de Diabetes (SBD) adota o mesmo posicionamento em sua diretriz de classificação.
Sinais frequentes do tipo 3c incluem:
- Perda de peso
- Esteatorreia (fezes gordurosas devido à má absorção)
- Hiperglicemia de difícil controle
- Necessidade precoce de insulina
A confirmação diagnóstica depende de uma análise clínica detalhada, com ênfase no histórico de doença pancreática, além de exames laboratoriais (glicemia, amilase, lipase) e exames de imagem, como ultrassom, tomografia ou ressonância magnética do pâncreas.
Como afeta o organismo? 🩺
O diabetes tipo 3c afeta diretamente duas funções importantes do pâncreas: a produção de insulina e a secreção de enzimas digestivas. Isso significa que o organismo sofre tanto com a alteração do metabolismo da glicose quanto com a digestão inadequada de alimentos.
Quando há destruição tecidual do pâncreas, como na pancreatite crônica, as células beta (produtoras de insulina) e as células acinares (responsáveis pelas enzimas digestivas) são afetadas. A deficiência combinada resulta em hiperglicemia persistente e síndrome de má absorção.
As principais consequências para o organismo incluem:
- Hiperglicemia de difícil estabilização
- Perda involuntária de peso
- Deficiência nutricional
- Fezes gordurosas (esteatorreia)
- Distensão abdominal, flatulência e cólicas após as refeições
Além disso, a glicemia pode variar intensamente ao longo do dia, dificultando o ajuste da terapia com insulina. A má absorção também interfere na eficácia dos medicamentos orais.
Estudo publicado na Revista Interdisciplinar Ciências Médicas (REMS, 2023) destaca que, mesmo com insulina, pacientes com tipo 3c podem manter níveis glicêmicos instáveis se não houver correção da insuficiência pancreática exócrina.Por isso, o uso de enzimas pancreáticas e o acompanhamento nutricional especializado são componentes importantes do tratamento.
A dupla disfunção – hormonal e digestiva – exige uma abordagem integrada que envolva endocrinologista, nutricionista e gastroenterologista. O manejo inadequado pode levar a complicações metabólicas precoces e agravar deficiências nutricionais.
Quais exames ajudam a identificar o tipo 3c? 🔬
O diagnóstico do diabetes tipo 3c depende da associação entre histórico clínico de doença pancreática e evidências laboratoriais e por imagem que confirmem alterações estruturais ou funcionais no pâncreas.
Exames laboratoriais são os primeiros indicativos da condição:
- Glicemia de jejum elevada
- Hemoglobina glicada (HbA1c) alterada
- Amilase e lipase para avaliar função exócrina pancreática
- Fezes com gordura (teste qualitativo ou quantitativo) para investigar má absorção
A avaliação da função exócrina pancreática pode incluir também testes como:
- Elastase fecal-1: reduzida em casos de insuficiência exócrina moderada a grave
- Teste de secreção pancreática direta (mais raro no Brasil, mas padrão ouro em alguns centros)
Já os exames de imagem são essenciais para identificar alterações anatômicas:
- Ultrassonografia abdominal: pode detectar calcificações e alterações na ecogenicidade do pâncreas
- Tomografia computadorizada (TC): útil para avaliar atrofia, pseudocistos ou lesões tumorais
- Ressonância magnética (RM) e colangiopancreatografia por ressonância magnética (CPRM): oferecem maior definição de ductos pancreáticos e estruturas adjacentes
De acordo com a ADA, o diagnóstico do tipo 3c deve atender a três critérios clínicos principais:
- Presença de doença pancreática exócrina comprovada
- Disfunção exócrina pancreática
- Ausência de autoanticorpos característicos do diabetes tipo 1
A exclusão dos tipos 1 e 2 é necessária para confirmar a classificação como tipo 3c. Além disso, muitos casos inicialmente tratados como tipo 2 podem ser reclassificados após investigação mais detalhada do histórico pancreático.
Qual o tratamento indicado? 💊
O tratamento do diabetes tipo 3c envolve uma abordagem combinada para compensar tanto a deficiência de insulina quanto a insuficiência de enzimas digestivas. A terapia deve ser individualizada, com base na gravidade da disfunção pancreática e nas necessidades metabólicas e nutricionais do paciente.
A insulinoterapia é frequentemente necessária desde o início do diagnóstico, devido à destruição das células beta. Ao contrário do tipo 2, a resposta aos antidiabéticos orais costuma ser limitada. A administração de insulina exige ajuste cuidadoso, considerando a absorção alimentar comprometida.
Além da insulina, a suplementação enzimática pancreática é um componente essencial:
- A enzima pancrelipase, disponível em cápsulas, deve ser administrada com as refeições para melhorar a digestão e a absorção de gorduras e proteínas.
- A reposição enzimática reduz sintomas como esteatorreia, flatulência, dor abdominal pós-prandial e melhora o estado nutricional.
A orientação nutricional deve incluir um plano alimentar fracionado, com acompanhamento do índice glicêmico dos alimentos e suporte para compensar deficiências de vitaminas lipossolúveis (A, D, E e K). A ingestão proteica também deve ser monitorada, especialmente em casos de má absorção persistente.
O manejo do tipo 3c requer atuação multiprofissional com:
- Endocrinologista: ajuste do tratamento glicêmico
- Gastroenterologista: avaliação da função pancreática exócrina
- Nutricionista: definição de plano alimentar e acompanhamento nutricional contínuo
Segundo a SBD, a abordagem ideal inclui também monitoramento glicêmico capilar frequente, avaliação de parâmetros nutricionais, controle de sintomas digestivos e atenção à evolução clínica de doenças pancreáticas associadas.
Como gerenciar o diabetes tipo 3c no dia a dia? 🧪
O manejo do diabetes tipo 3c exige atenção constante à glicemia, à digestão e à nutrição. Por afetar duas funções do pâncreas, o cuidado diário deve combinar o uso de insulina, a reposição enzimática e ajustes no plano alimentar.
A rotina deve começar com o monitoramento glicêmico frequente, especialmente em pacientes em uso de insulina. As variações de glicose podem ser intensas devido à instabilidade na absorção de nutrientes, exigindo maior vigilância.
A suplementação de enzimas pancreáticas deve ser feita junto às refeições. A dose deve ser ajustada conforme a composição do alimento, principalmente em refeições com maior teor de gordura ou proteína.
No plano alimentar, as recomendações incluem:
- Fracionamento de refeições ao longo do dia
- Evitar longos períodos de jejum
- Preferência por alimentos de fácil digestão
- Avaliação do uso de suplementos nutricionais, quando necessário
Também é importante orientar o paciente sobre sinais de alerta, como:
- Diarreia persistente
- Perda de peso não intencional
- Queda dos níveis glicêmicos sem justificativa
- Sintomas de hipovitaminose
A equipe de saúde deve revisar regularmente a eficácia da insulina prescrita, a adequação das enzimas e a evolução do estado nutricional. O uso de sistemas de monitoramento contínuo da glicose (CGM) pode ser útil em casos de hipoglicemias recorrentes ou glicemias muito oscilantes.
O estudo publicado na REMS mostra que a adesão ao tratamento enzimático e nutricional tem impacto direto na melhora do controle glicêmico e da qualidade de vida dos pacientes com tipo 3c.
Tire dúvidas sobre o diabetes tipo 3c ❓
Existe “grau 3” de diabetes?
O termo “grau 3” não é reconhecido pelas classificações médicas. Ele costuma surgir em conversas informais ou buscas online como uma tentativa de expressar gravidade da doença. Na prática clínica, os tipos reconhecidos são tipo 1, tipo 2, tipo gestacional e o tipo 3c (relacionado ao pâncreas exócrino).
É importante compreender que não existem graus numerados de diabetes. O que varia é o nível de glicose no sangue, a necessidade de insulina, e a presença de complicações — e tudo isso é avaliado de forma individual.
Qual o nível de diabetes que é perigoso?
A hiperglicemia constante é considerada de risco quando os níveis de glicose ultrapassam:
- Jejum: acima de 126 mg/dL
- Pós-prandial (2h após refeições): acima de 200 mg/dL
- Hemoglobina glicada (HbA1c): acima de 6,5%
Níveis acima desses valores indicam risco aumentado de complicações nos rins, olhos, sistema nervoso e cardiovascular. Valores muito elevados (>300 mg/dL) podem levar a quadros graves, como cetoacidose diabética ou síndrome hiperglicêmica hiperosmolar.
Também é importante considerar a hipoglicemia como perigosa, especialmente em pacientes em uso de insulina. Valores abaixo de 70 mg/dL exigem ação imediata.
O que fazer quando a diabetes está “3”?
Essa expressão pode ter diferentes interpretações. Algumas pessoas usam “diabetes está 3” para se referir ao tipo 3c, outras ao nível glicêmico (ex: 300 mg/dL) ou até à gravidade percebida da doença.
Quando a glicemia está elevada, é importante:
- Verificar se há sintomas como sede intensa, visão turva ou cansaço
- Reforçar a hidratação
- Não interromper a medicação
- Buscar avaliação médica se os níveis permanecerem altos por mais de 2 dias
Em caso de dúvidas, especialmente em pacientes com diagnóstico recente, o ideal é consultar a equipe de saúde para reavaliar o plano de manejo e verificar a necessidade de ajuste da medicação.